- Auteur Jason Gerald gerald@how-what-advice.com.
- Public 2024-01-19 22:12.
- Dernière modifié 2025-01-23 12:18.
Un foie endommagé produit de nouveaux tissus pour se guérir, mais un foie cirrhotique est incapable de récupérer correctement car ses tissus commencent à être remplacés par des fibres conjonctives, donc sa structure change. La cirrhose à un stade précoce peut être traitée avec un traitement de la cause sous-jacente, mais la cirrhose à un stade avancé est généralement incurable et nécessite une greffe du foie. Si elle n'est pas traitée, la cirrhose peut entraîner une insuffisance hépatique et/ou un cancer. Reconnaître les signes de la cirrhose peut vous aider à détecter la maladie à ses débuts, qui peut être traitée.
Étape
Méthode 1 sur 4: Comprendre les facteurs de risque

Étape 1. Pensez à la quantité d'alcool que vous buvez
L'alcool endommage le foie en bloquant sa capacité à traiter les glucides, les graisses et les protéines. Lorsque ces substances s'accumulent à des niveaux préjudiciables, le corps peut réagir avec une inflammation réactive entraînant une hépatite, une fibrose et une cirrhose. Cependant, l'abus d'alcool excessif n'est pas la seule chose qui provoque une maladie du foie. Seul 1 grand buveur sur 5 développe une hépatite alcoolique et 1 personne sur 5 développe une cirrhose.
- Les hommes sont considérés comme de « gros buveurs » s'ils consomment plus de 15 verres par semaine. Les femmes sont considérées comme de "gros buveurs" si elles consomment 8 portions ou plus de boissons par semaine.
- Vous pouvez toujours avoir une cirrhose après avoir arrêté de boire. Cependant, l'abstinence d'alcool est toujours recommandée pour toutes les personnes atteintes de cirrhose. Cette étape facilitera le traitement et le processus de guérison, quel que soit le stade de la cirrhose que vous avez.
- Bien que la cirrhose soit plus fréquente chez les hommes, la cirrhose chez les femmes est plus susceptible de résulter de l'alcoolisme.

Étape 2. Faites-vous tester pour l'hépatite B et C
L'inflammation et les lésions hépatiques chroniques causées par ces deux virus peuvent évoluer vers une cirrhose en quelques décennies.
- Les facteurs de risque de l'hépatite B comprennent les relations sexuelles non protégées, les transfusions sanguines et les injections avec des aiguilles contaminées. Ces cas sont moins fréquents aux États-Unis et dans d'autres pays développés parce que leurs systèmes de vaccination sont bons.
- Les facteurs de risque de l'hépatite C comprennent l'infection causée par les aiguilles aux médicaments, les transfusions sanguines, le perçage corporel et les tatouages.
- La cirrhose due à l'hépatite C est le motif prédominant de transplantation hépatique.
Étape 3. Étudiez la corrélation entre la cirrhose et le diabète
15 à 30 % des personnes atteintes de cirrhose développent leur diabète en syndrome de « stéatohépatite non alcoolique » (NASH). Le diabète est également fréquent chez les personnes atteintes d'hépatite C - qui est une cause fréquente de cirrhose - principalement en raison d'une diminution de la fonction pancréatique.
- L'hémochromatose est une autre cause de cirrhose souvent associée au diabète.
- Cette condition est caractérisée par des dépôts de fer dans la peau, le cœur, les articulations et le pancréas. Son accumulation dans le pancréas provoque le diabète.

Étape 4. Tenez compte de votre poids corporel actuel
L'obésité présente de nombreux risques pour la santé, du diabète de type 2 et des maladies cardiaques à l'arthrite et aux accidents vasculaires cérébraux. Cependant, l'excès de graisse dans le foie provoque une inflammation et des dommages qui peuvent évoluer vers la NASH.
- Pour déterminer si votre poids corporel se situe dans une fourchette saine, utilisez un calculateur d'indice de masse corporelle (IMC) en ligne.
- Le calcul de l'IMC prend en compte l'âge, la taille, le sexe et le poids corporel.

Étape 5. Connaissez votre risque de maladies auto-immunes et cardiaques
Si vous souffrez d'une maladie auto-immune telle qu'une maladie inflammatoire de l'intestin, la polyarthrite rhumatoïde ou la thyroïde, soyez prudent. Bien que toutes ces maladies ne contribuent pas directement à la cirrhose, le risque de complications liées à des troubles médicaux augmente, ce qui peut conduire à la cirrhose. Les maladies cardiaques sont un facteur de risque de la maladie NASH, qui peut conduire à une cirrhose. De plus, une maladie cardiaque du côté droit peut provoquer la muscade du foie et une cirrhose cardiaque.

Étape 6. Vérifiez les antécédents familiaux
Certains types de maladies du foie qui peuvent provoquer une cirrhose ont un modèle génétique héréditaire. Regardez les antécédents médicaux de la famille pour les maladies qui présentent un risque élevé de cirrhose:
- Hémosidérose héréditaire
- La maladie de Wilson
- Déficit en alpha-1 antitrypsine (AAT)
Méthode 2 sur 4: Reconnaître les symptômes et les signes

Étape 1. Reconnaître les symptômes de la cirrhose
Si vous le ressentez, consultez immédiatement un médecin. Il ou elle peut fournir un diagnostic professionnel et commencer immédiatement le processus de traitement. Si vous essayez de savoir si quelqu'un d'autre a une cirrhose, assurez-vous de l'emmener pour une évaluation, car il ou elle peut présenter des symptômes subtils. Ces symptômes incluent:
- Fatigue
- Ecchymoses ou saignements faciles
- dème de bas grade (gonflement)
- Peau et yeux jaunes (jaunisse)
- Fièvre
- Diminution de l'appétit ou du poids corporel
- La nausée
- La diarrhée
- Démangeaisons intenses (prurit)
- Augmentation de la circonférence abdominale
- Confusion
- Trouble du sommeil
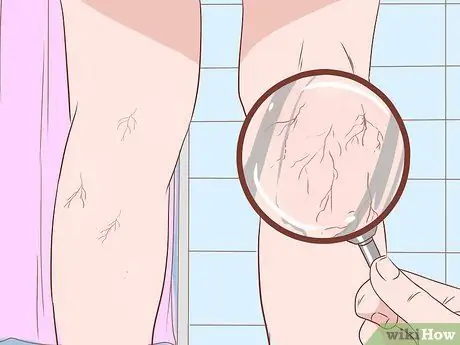
Étape 2. Recherchez l'état des varicosités
Les termes techniques sont les angiomes d'araignées, les naevus d'araignées ou les télangiectasies d'araignées. Les varicosités sont des collections anormales de veines qui proviennent de veines centrales blessées. Les varicosités se produisent généralement sur le tronc, le visage et le haut des bras.
- Pour vérifier, appuyez le verre sur la collection de veines que vous suspectez.
- Le point rouge au centre de ces grappes semblera palpiter - rougissant lorsque le sang pénètre, puis blanchissant lorsque le sang se déplace dans les veines plus petites.
- Les grands angiomes d'araignées en nombre suffisamment élevé sont le signe d'une cirrhose plus grave.
- Cependant, cette condition survient également souvent chez les femmes enceintes ou les personnes souffrant de malnutrition. Parfois, les personnes en bonne santé peuvent aussi l'avoir.

Étape 3. Observez la rougeur des paumes
L'érythème palmaire ressemble à des points rouges sur les paumes et est causé par des changements dans le métabolisme des hormones sexuelles. L'érythème palmaire affecte généralement le bord externe de la paume le long du pouce et de l'auriculaire, et n'affecte pas le centre.
Certaines causes de l'érythème palmaire comprennent la grossesse, la polyarthrite rhumatoïde, l'hyperthyroïdie et les problèmes sanguins
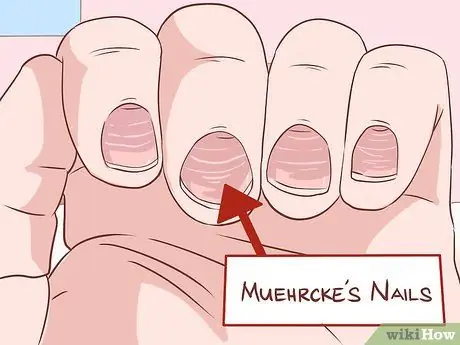
Étape 4. Recherchez tout changement sur les ongles
Les maladies du foie affectent généralement la peau, mais vous pouvez obtenir des informations supplémentaires utiles en observant vos ongles. Le syndrome de Muehrcke survient lorsqu'il y a des rayures horizontales pâles sur le lit de l'ongle. Ceci est le résultat d'un manque de production d'albumine, qui provient du foie. En appuyant sur les ongles atteints de ce syndrome, les rides disparaissent puis réapparaissent rapidement.
- L'ongle éponge est une condition dans laquelle les deux tiers de la plaque à ongles la plus proche du poing apparaissent blancs. Le tiers restant de la partie proche du bout des doigts est rouge. Cette condition est également causée par un faible taux d'albumine.
- Le clubbing est un état d'arrondi/élargissement du lit de l'ongle et du bout des doigts. Lorsque cette condition est grave, vos doigts ressembleront au bas d'une cuisse de poulet, d'où le terme "doigts de pilon". Ceci est plus fréquent dans la cirrhose biliaire.
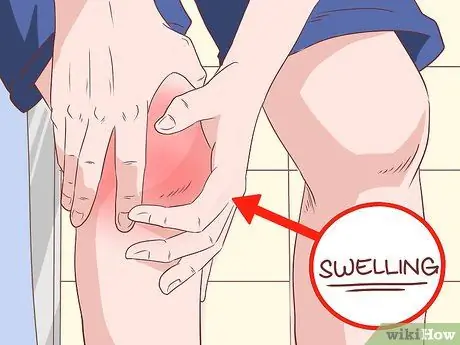
Étape 5. Examinez les articulations des os longs à la recherche d'un gonflement
Si vous remarquez un gonflement récurrent de vos genoux ou de vos chevilles, cela peut être un signe d'"ostéoarthropathie hypertrophique" (HOA). Les articulations des doigts et des épaules peuvent également développer de l'arthrite. C'est le résultat d'une inflammation chronique du tissu conjonctif qui entoure l'os, cela peut donc être très douloureux.
Sachez que la cause la plus fréquente de l'HOA est le cancer du poumon, il ne faut donc pas en tenir compte
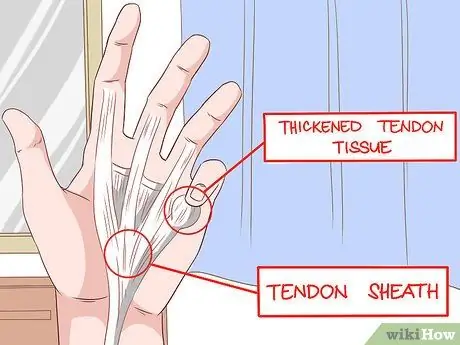
Étape 6. Trouvez le rayon de courbure
La "contracture de Dupuytren" est un épaississement et un raccourcissement du fascia palmaire - le tissu qui relie les différentes parties de la paume. Cette situation pose alors des problèmes de souplesse du doigt, de sorte que le doigt va se courber en permanence. Les doigts qui souffrent le plus sont l'annulaire et l'auriculaire, et ils se sentent généralement endoloris, démangeaisons ou douloureux. Les patients auront des difficultés à tenir des objets, car cette condition affecte la force de préhension.
- La contracture de Dupuytren est fréquente dans la cirrhose induite par l'alcool, représentant 1/3 de tous les cas.
- Cependant, vous pouvez également le trouver chez les fumeurs, les consommateurs d'alcool qui n'ont pas de cirrhose, les travailleurs qui utilisent leurs mains dans des mouvements répétitifs et les personnes atteintes de diabète sucré et de la maladie de La Peyronie.
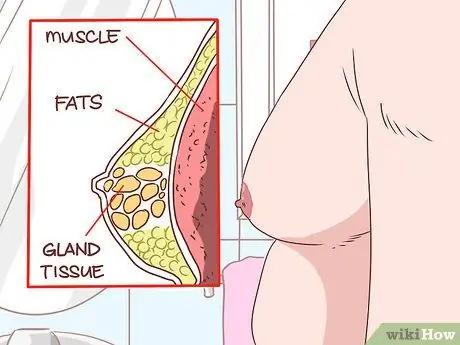
Étape 7. Trouvez une masse importante sur la poitrine de l'homme
La gynécomastie est la croissance du tissu glandulaire sur la poitrine masculine qui s'étend du mamelon. Cela se traduit par une augmentation de l'hormone estradiol, et se produit dans 2/3 de tous les cas de cirrhose. La gynécomastie peut ressembler à une pseudogynécomastie, due à la graisse au lieu de la croissance glandulaire.
- Pour faire la différence, allongez-vous sur le dos et placez votre pouce et votre index de chaque côté de votre poitrine.
- Appuyez jusqu'à ce que les deux poitrines se rejoignent. Vous devriez rechercher une sensation de tissu concentré avec une texture caoutchouteuse juste en dessous de la zone du mamelon.
- Si vous le ressentez, cela signifie que vous souffrez de gynécomastie. Sinon, vous avez une pseudogynécomastie.
- D'autres anomalies de masse telles que le cancer se produisent généralement séparément (pas centrées autour du mamelon).

Étape 8. Observez les symptômes de l'hypogonadisme chez les hommes
Les hommes souffrant de problèmes hépatiques chroniques tels que la cirrhose peuvent souffrir d'une diminution des niveaux de production de testostérone. Les symptômes de l'hypogonadisme comprennent l'impuissance, l'infertilité, la perte du désir sexuel et le rétrécissement des testicules. Des blessures aux testicules ou des problèmes avec l'hypothalamus ou l'hypophyse peuvent également être des déclencheurs.
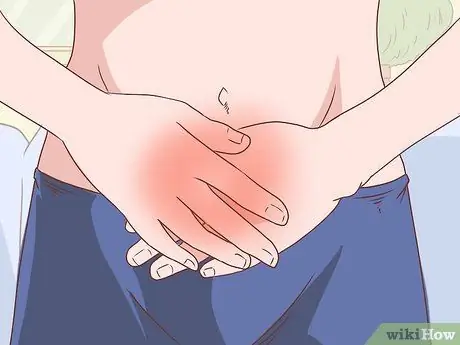
Étape 9. Surveillez la douleur et l'enflure dans l'abdomen
Ces deux symptômes peuvent être un signe d'ascite, qui est une accumulation de liquide dans la cavité péritonéale (abdominale). Si suffisamment de liquide s'est accumulé, vous pourriez avoir des difficultés à respirer.
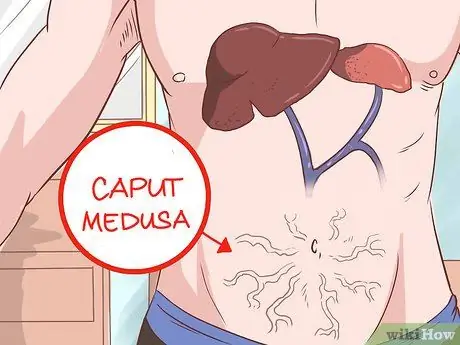
Étape 10. Examinez l'abdomen pour les veines visibles
Caput medusa est une condition où la veine ombilicale s'ouvre, permettant au sang de retourner dans le système veineux porte. Ce sang retourne dans la veine ombilicale, où il s'écoule dans les veines de la paroi abdominale. Cela rend les veines facilement visibles dans l'abdomen. Cet état est appelé caput medusa, car il représente la tête (caput) de Méduse, la déesse de la mythologie grecque.

Étape 11. Essayez de sentir votre haleine pour détecter une odeur désagréable
Il dénote « fetor hepaticus » et est causé par certains cas d'hypertension sévère provoquant la méduse caput ainsi que l'état de Cruveilhier-Baumgarten. Cet arôme est produit par la quantité de sulfure de diméthyle résultant de l'hypertension.
Le son du syndrome de Cruveilhier-Baumgarten sera plus silencieux lorsque le médecin aplatira les vaisseaux sanguins en appliquant une pression sur la peau au-dessus du nombril

Étape 12. Remarquez les yeux et la peau jaunes
La jaunisse est une affection qui provoque une décoloration jaunâtre due à une augmentation de la bilirubine lorsque le foie ne peut pas la traiter efficacement. Les muqueuses peuvent également jaunir et votre urine s'assombrir.
La peau jaune est également causée par une consommation excessive de carotène par les carottes. Cependant, les carottes ne jaunissent pas le blanc des yeux comme la jaunisse

Étape 13. Examinez la main pour l'astérixis
Demandez à la personne que vous pensez avoir une cirrhose d'étirer complètement ses bras devant le corps, les paumes à plat et vers le bas. Les mains de la personne bougeront et "battront" autour du poignet comme les ailes d'un oiseau.
Astérixis survient également chez les patients atteints d'urémie et d'insuffisance cardiaque chronique
Méthode 3 sur 4: Demander un diagnostic d'expert médical
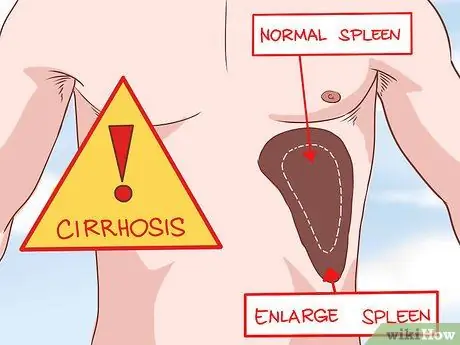
Étape 1. Demandez à votre médecin de vérifier les changements dans la taille de votre foie ou de votre rate
Lorsqu'il est examiné, un foie cirrhotique se sentira rugueux et enflé. La splénomégalie (hypertrophie de la rate) est causée par une pression artérielle élevée, qui entraîne une compression de la rate. Ces deux conditions sont des symptômes de la cirrhose.

Étape 2. Demandez au médecin d'examiner le gémissement de Cruveilhier-Baumgarten
La plupart des médecins généralistes n'examineront pas cette condition, qui implique un bourdonnement dans les veines. Ce bourdonnement peut être entendu à travers un stéthoscope dans la région épigastrique (moyenne supérieure) de l'abdomen. Comme caput medusa, il peut également être causé par une affection dans laquelle les différents systèmes veineux du corps se connectent, en particulier lorsque les pressions sont élevées.
Le médecin effectuera la manœuvre de Valsalva, une technique d'examen qui augmente la pression sur l'abdomen. Cette technique lui permet d'entendre le son plus clairement s'il y en a un
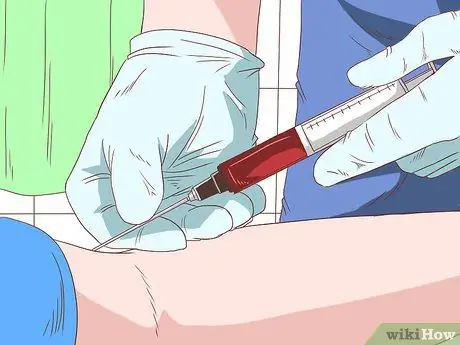
Étape 3. Autorisez le médecin à effectuer un test sanguin pour la cirrhose
Il ou elle peut prélever du sang et effectuer des tests de laboratoire pour diagnostiquer une cirrhose. Ces tests peuvent inclure:
- Un test sanguin complet pour l'anémie peut compter les cellules de leucopénie et de neutropénie et détecter la situation de thrombocytopénie qui est fréquente chez les personnes atteintes de cirrhose, entre autres.
- Faites un test pour mesurer le niveau de l'enzyme aminotransférase, ce qui pourrait indiquer une cirrhose alcoolique. La cirrhose alcoolique a généralement un rapport AST/ALT supérieur à 2.
- Mesurez la bilirubine totale pour la comparer à un niveau de base sain. Les résultats peuvent être normaux dans les premiers stades de la cirrhose, mais ont tendance à augmenter à mesure que la cirrhose progresse. Sachez qu'une bilirubine élevée est un signe de mauvais pronostic dans la cirrhose biliaire primitive.
- Mesurer le niveau d'albumine. Le foie avec une cirrhose et une défaillance fonctionnelle peut ne pas être capable de produire de l'albumine. Cependant, cette affection survient également souvent chez les patients atteints d'insuffisance cardiaque chronique, les patients atteints de syndrome néphrotique, de malnutrition et de plusieurs autres maladies intestinales.
- D'autres tests incluent la phosphatase alcaline, la gamma-glutamyl transpeptidase (GGT), le temps de Quick, les globulines, le sodium sérique et l'hyponatrémie.
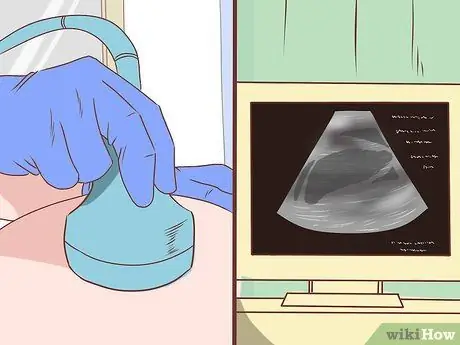
Étape 4. Demandez à votre médecin de faire une étude d'image comparative pour aider à identifier la cirrhose
Cependant, cette étude est plus utile pour détecter les complications de la cirrhose telles que l'ascite.
- La méthode d'examen par ultrasons est non invasive et est disponible dans divers endroits. La cirrhose du foie aura l'air petite et enflée. L'hémisphère droit du foie peut également être dégonflé tandis que le gauche est agrandi. Les nodules hépatiques observés à l'échographie peuvent être nocifs ou non et nécessiter une biopsie. L'échographie peut également détecter le diamètre de la veine porte ou la présence de veines collatérales indiquant une hypertension portale.
- La tomodensitométrie n'est pas systématiquement réalisée pour la cirrhose, car les informations générées sont les mêmes que celles de la méthode échographique. De plus, une exposition aux radiations et aux contrastes est requise. Recherchez d'autres opinions et raisons pour lesquelles votre médecin recommande ce processus.
- L'utilisation de l'IRM est limitée pour des raisons de coût et d'intolérance du patient, car le processus peut être long et inconfortable. Une faible intensité du signal sur les images pondérées en T1 indique la présence d'une surcharge en fer due à une hémochromatose héréditaire.
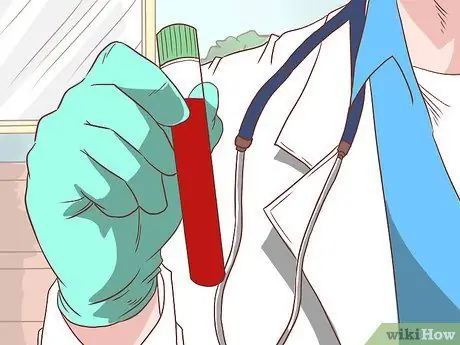
Étape 5. Effectuez une biopsie diagnostique définitive
Les symptômes et les signes et les analyses de sang sont de bonnes méthodes pour confirmer une suspicion de cirrhose. Cependant, la seule façon de savoir si votre foie a une cirrhose est de demander à votre médecin de l'examiner pour une biopsie. Après avoir traité et examiné l'échantillon de foie au microscope, le médecin peut déterminer si le patient a une cirrhose ou non.
Méthode 4 sur 4: Suivre un traitement contre la cirrhose

Étape 1. Demandez au personnel médical pour les directions
Les cas légers à modérés de cirrhose sont traités en ambulatoire, à quelques exceptions près. Si le patient présente une hémorragie gastro-intestinale importante, une infection grave avec sepsis, une insuffisance rénale ou un trouble mental, il doit être hospitalisé.
- Votre médecin peut vous demander de rester à l'écart de l'alcool, des narcotiques et des drogues si vous souffrez d'une intoxication hépatique. Il l'évaluera en fonction de ses conditions personnelles. Certaines herbes telles que le kava et le gui peuvent également endommager davantage le foie. Discutez de tous les traitements à base de plantes/alternatifs que vous suivez actuellement avec votre médecin.
- Les médecins fourniront des vaccins contre les maladies pneumococciques, la grippe et les hépatites A et B.
- Le médecin exécutera également le protocole NASH pour vous. On vous établira un plan de perte de poids, d'exercice et de contrôle optimal des taux de lipides et de glucose (graisses, sucres/glucides).

Étape 2. Prenez les médicaments comme indiqué
Comme discuté dans les sections précédentes, il existe de nombreuses causes qui conduisent à la cirrhose. Le traitement que le médecin prescrit sera également conçu spécifiquement pour votre cas individuel. Ces médicaments traiteront la source de la maladie (hépatite B, C, cirrhose biliaire, etc.) en plus des symptômes liés à la cirrhose et à l'insuffisance hépatique aiguë.

Étape 3. Préparez-vous pour la chirurgie
Votre médecin ne le recommande pas toujours, mais il peut vous demander de suivre la procédure si certaines conditions surviennent à la suite d'une cirrhose. Ces conditions comprennent:
- Les varices, ou veines dilatées, peuvent être traitées avec de la ligase (liant chirurgicalement les vaisseaux sanguins ensemble).
- Ascite, une accumulation de liquide abdominal qui est traitée par une procédure de paracentèse.
- Insuffisance hépatique fulminante, c'est-à-dire développement rapide d'une encéphalopathie (ajustement de la structure/fonction cérébrale dans les 8 semaines après une cirrhose détectable). Cette condition nécessite une greffe du foie.
- Le carcinome hépatocellulaire est le développement d'un cancer du foie. Les traitements d'essai comprennent l'ablation par radiofréquence, la résection (chirurgie pour enlever le carcinome) et la transplantation hépatique.

Étape 4. Comprenez votre procédure pronostique
Après un diagnostic de cirrhose, les gens peuvent généralement vivre 5 à 20 ans avec ou sans symptômes. Une fois que des symptômes et des complications graves apparaissent, la mort dans les 5 ans sans greffe est courante.
- Le syndrome hépatorénal est l'une des complications graves pouvant survenir à la suite d'une cirrhose. Ce syndrome est le développement d'une insuffisance rénale chez les patients atteints d'une maladie du foie. Les patients doivent recevoir un traitement médical pour les cas d'insuffisance rénale.
- Le syndrome hépatopulmonaire, une autre complication grave, est causé par l'élargissement des artères dans les poumons des personnes atteintes d'une maladie du foie. Cette condition entraîne un essoufflement et une hypoxémie (faible taux d'oxygène dans le sang). Le patient doit recevoir une greffe du foie.
Des astuces
- Ne prenez aucun médicament tant que votre médecin ne vous l'a pas prescrit. Prenez soin de votre corps avec des vitamines/jus/fruits.
- Les premiers stades de la cirrhose peuvent être traités en s'attaquant à la cause profonde, comme la réduction de la consommation de sucre pour les diabétiques, l'évitement de l'alcool, le traitement de l'hépatite et le retour de l'obésité à un poids normal.






