- Auteur Jason Gerald gerald@how-what-advice.com.
- Public 2023-12-16 11:11.
- Dernière modifié 2025-01-23 12:18.
Le virus du papillome humain (VPH) représente plus de 100 types différents de virus qui peuvent être transmis par contact sexuel (également appelés maladies sexuellement transmissibles/MST). Le VPH est l'un des types les plus courants de maladies sexuellement transmissibles et se transmet par contact direct avec les muqueuses de la région génitale. En fait, environ 80 % des femmes ont eu l'infection à un moment donné de leur vie. Plusieurs types de virus provoquent l'apparition de verrues génitales chez les hommes et les femmes. En outre, il existe également des virus qui déclenchent le cancer du col de l'utérus et d'autres cancers moins populaires chez les femmes, tels que le cancer du vagin, de l'anus et de la vulve. Aujourd'hui, le VPH peut également déclencher le cancer de la gorge chez les hommes et les femmes, vous savez ! Compte tenu de l'énorme potentiel de préjudice, tout le monde doit apprendre à reconnaître les symptômes du VPH afin d'obtenir des informations sur la façon de le traiter ou de le traiter. En général, certains types de VPH peuvent être diagnostiqués indépendamment, mais certains doivent être examinés et diagnostiqués par un professionnel de la santé !
Étape
Méthode 1 sur 4: Détection des symptômes
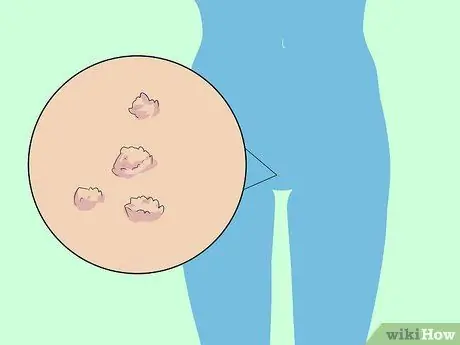
Étape 1. Identifiez la présence ou l'absence de verrues qui sont un symptôme du VPH à faible risque
Les preuves évidentes qui accompagnent le VPH à faible risque sont les verrues génitales. Généralement, les verrues génitales ont la forme de petites bosses rouges, de lésions plates ou de petites bosses sur la peau. Les verrues génitales apparaissent également généralement en groupes et apparaîtront quelques jours ou semaines après l'infection.
- Chez les femmes, les verrues génitales sont plus fréquentes sur la vulve et les lèvres, mais elles peuvent également apparaître autour de l'anus, du vagin ou du col de l'utérus.
- La série de virus HPV à faible risque peut également déclencher l'apparition de lésions autour du col de l'utérus, bien qu'en général elles ne se développent pas en cellules cancéreuses.
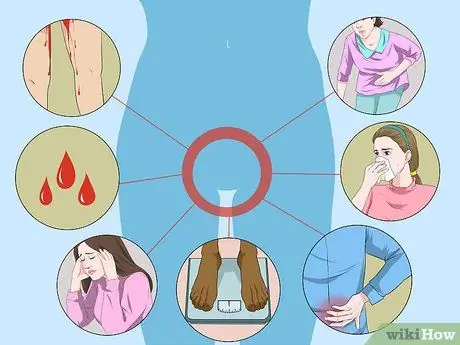
Étape 2. Apprenez à détecter le VPH à haut risque
Le VPH à haut risque s'accompagne très rarement de symptômes spécifiques, à moins qu'il ne se soit transformé en cancer avancé. Pour éviter cela, vous devriez avoir un examen pelvien annuel chez le gynécologue pour détecter les problèmes potentiels avant qu'ils ne progressent vers des stades précancéreux ou même cancéreux. Les symptômes du VPH avancé qui ont le potentiel de se transformer en cancer du col de l'utérus sont:
- Saignements incohérents ou spotting au milieu d'une période menstruelle/après un rapport sexuel.
- Cycle menstruel irrégulier.
- Fatigue.
- Perte de poids ou perte d'appétit.
- Douleur dans le dos, les jambes ou le bassin.
- Gonflement d'une jambe.
- Inconfort dans la région vaginale.
- Écoulement vaginal nauséabond.
Étape 3. Détectez d'autres cancers potentiels
Le VPH à haut risque est la catégorie virale la plus courante qui cause le cancer du col de l'utérus, mais il est souvent associé à des cancers de la vulve, de l'anus et de la gorge. Ces types de cancer peuvent être détectés tôt grâce à un processus de contrôle de santé de routine. C'est pourquoi, vous devriez commencer à vous habituer à des bilans de santé réguliers chez le médecin !
- Essayez de palper les zones exposées de l'extérieur, comme la vulve et l'anus, pour rechercher des grumeaux qui peuvent être des verrues génitales.
- Si vous pensez avoir le VPH, contactez immédiatement l'obstétricien ou le médecin généraliste le plus proche et demandez-lui de détecter la présence ou l'absence de cancers potentiels associés au VPH.
Méthode 2 sur 4: Détection des types de VPH
Étape 1. Faites-vous tester pour déterminer le type de VPH que vous avez dans votre corps
En général, le VPH se manifeste dans plus de 100 types de virus différents. Parmi les nombreux types, environ 40 d'entre eux sont transmis par contact sexuel, tandis que 60 autres virus peuvent déclencher l'apparition de verrues dans des zones telles que les mains et les pieds.
- Le virus HPV qui n'est pas transmis sexuellement pénètre généralement dans votre corps par contact peau à peau ou par des plaies ouvertes sur la peau, et peut être représenté par l'apparition de verrues autour de la zone infectée.
- Le virus HPV qui se transmet par contact sexuel entrera dans votre corps par contact génital direct ou contact peau à génitale. Pendant ce temps, l'infection au VPH autour de la bouche ou des voies respiratoires supérieures peut également être causée par le sexe oral. Ce type de virus HPV est généralement représenté par l'apparition de verrues, voire ne s'accompagne d'aucun symptôme. C'est pourquoi, un examen médical est nécessaire par un médecin pour diagnostiquer avec plus de précision l'existence du virus HPV qui se transmet par les rapports sexuels.
Étape 2. Envisagez la possibilité de contracter le VPH lors de rapports sexuels
En règle générale, les souches de VPH transmises par contact sexuel se répartissent en deux grandes catégories: le VPH à haut risque et le VPH à faible risque.
- Environ 40 types de VPH sont transmis par contact direct avec les muqueuses, comme celles qui entourent la région génitale. Ces types sont le plus souvent transmis lors de rapports sexuels.
- La souche HPV à haut risque est transmise par contact sexuel et a été plus étroitement associée à de graves problèmes de santé, tels que le cancer. Il comprend les VPH 16, 18, 31, 33, 45, 52, 58 et plusieurs autres types de virus. Les types de VPH les plus courants qui se transforment en cancer du col de l'utérus sont 16 et 18. C'est pourquoi, les deux types de virus sont les plus couramment testés, car 70 % des cancers du col de l'utérus en sont la cause. Un examen médical est obligatoire pour ceux d'entre vous qui ont des virus HPV à haut risque.
- Les souches de VPH à faible risque sont les VPH 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73 et 81. Les VPH 6 et 11 sont les formes les plus courantes de la catégorie de VPH à faible risque., et le plus commun associé aux verrues génitales. Le VPH à faible risque se transforme si rarement en cancer qu'il ne fait pas partie du dépistage de routine des patients.
Étape 3. Évaluez les risques que vous encourez
Plusieurs facteurs peuvent augmenter le risque d'une femme de contracter le VPH. Par exemple, les facteurs de transmission du VPH augmenteront chez les femmes qui ont plus d'un partenaire sexuel, ont un système immunitaire faible en raison du VIH ou d'autres maladies immunitaires, suivent un traitement contre le cancer et s'engagent dans une activité sexuelle non protégée.
N'oubliez pas que les facteurs de risque ci-dessus ne sont que des indicateurs indiquant la possibilité de transmission. Ainsi, vous n'êtes pas nécessairement infecté par le VPH si vous présentez un ou plusieurs de ces facteurs de risque
Méthode 3 sur 4: Faire un traitement médical
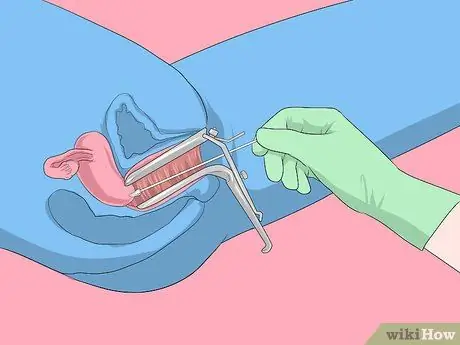
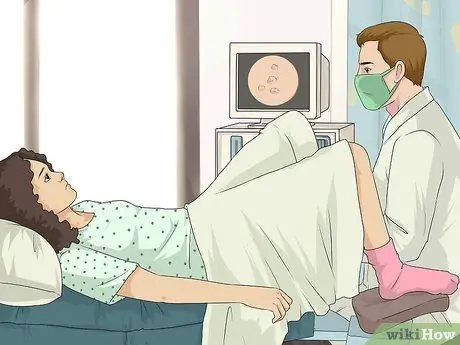
Étape 1. Effectuez la procédure de frottis
Le frottis est la principale méthode couramment utilisée par les médecins pour identifier les modifications précancéreuses du col de l'utérus ou le risque de cancer du col de l'utérus. Si les résultats sont incohérents, votre médecin peut vous demander de faire un test ADN HPV pour obtenir un diagnostic positif du virus HPV. Dans certains cas, le médecin effectuera les deux types d'examens en même temps.
Les femmes de moins de 65 ans devraient subir un test Pap tous les trois ans, si les résultats des tests Pap précédents étaient normaux. Sinon, votre médecin vous recommandera un horaire plus spécifique pour votre problème

Étape 2. Effectuez un test HPV en plus de la procédure de frottis
Le dépistage du VPH ne fait pas partie du dépistage de routine des femmes. Cependant, de nombreux médecins effectueront ces tests en plus du test de Pap, surtout si le patient a des préoccupations pertinentes. En général, la procédure d'échantillonnage pour le test HPV n'est pas différente de celle du frottis Pap, qui consiste à prélever du liquide à l'intérieur du col de l'utérus.
- Le dépistage du VPH n'est généralement recommandé que pour les femmes de plus de 30 ans, il peut donc ne pas être recommandé par les médecins aux patients plus jeunes.
- Le VPH est courant chez les jeunes femmes, et la plupart des virus peuvent être « guéris » par un bon système immunitaire avant qu'ils ne se transforment en complications graves. En outre, le médecin peut également vous demander de faire d'autres tests, comme un test de Pap, pour déterminer s'il existe ou non d'autres problèmes qui doivent être diagnostiqués plus avant.
- À ce stade, un nouveau test HPV a été développé qui était efficace pour les patientes. C'est pourquoi, les femmes ne peuvent pas demander à leurs partenaires masculins de vérifier leur risque de contracter le virus HPV chez le médecin.

Étape 3. Effectuez un examen médical des verrues qui apparaissent
Si vous remarquez des verrues, des lésions ou des bosses apparaissant autour de la région génitale, appelez immédiatement votre médecin ! Demandez de l'aide à votre médecin pour vérifier dès que possible tout symptôme ou condition suspecte.
- Généralement, les verrues génitales guérissent d'elles-mêmes. Bien que cela dépende vraiment des symptômes que vous ressentez, votre médecin vous demandera très probablement de surveiller régulièrement l'état des verrues sans avoir besoin d'un traitement spécifique.
- Généralement, les méthodes de traitement recommandées par les médecins sont l'utilisation de pommades topiques ou la procédure de congélation des verrues. Essayez de demander si la procédure de traitement que vous pouvez effectuer vous-même à la maison ou si elle doit être effectuée avec l'aide d'un professionnel de la santé.
- Si vous suivez actuellement un traitement contre les verrues génitales, essayez de demander à votre médecin: « Que dois-je faire pour minimiser le risque d'infection dans cette zone et réduire le risque de réapparition des verrues à l'avenir ? »

Étape 4. Faites un examen médical annuel chez le médecin
À ce stade, partagez toutes vos préoccupations concernant le VPH. Généralement, l'examen HPV comprend la vérification de l'état de la vulve, du vagin et de l'anus. Si vous pensez que vous êtes à risque de contracter une infection au VPH, faites part de vos soupçons à votre médecin afin que ces zones puissent être examinées.
Méthode 4 sur 4: Prévention de l'infection au VPH

Étape 1. Mettez un préservatif
S'ils sont utilisés correctement, les préservatifs sont un contraceptif qui a une efficacité de 97 % pour conjurer la plupart des maladies sexuellement transmissibles. Par conséquent, portez toujours un préservatif avant la pénétration vaginale et/ou anale, et portez également une protection supplémentaire telle qu'une digue dentaire avant d'avoir des relations sexuelles orales. Conseils pour bien porter un préservatif:
- Assurez-vous que la surface du préservatif n'est pas déchirée ou trouée. Lisez également la date de péremption. N'utilisez jamais un préservatif périmé ou endommagé !
- Lentement, ouvrez l'emballage du préservatif afin que la couche de latex ne se déchire pas.
- Prenez un préservatif et pincez le bout avant de le fixer à la base du pénis.
- Pincez toujours le bout du préservatif avec une main, redressez le préservatif à l'aide de la tête du pénis et utilisez votre autre main pour abaisser la surface du préservatif jusqu'à la base du pénis.
- Après utilisation, attachez l'extrémité ouverte du préservatif, puis jetez-le à la poubelle.
Étape 2. Faites-vous vacciner contre le VPH
Désormais, les vaccins pour protéger les hommes et les femmes et la souche du VPH sont largement disponibles et accessibles à tout moment. En général, il est conseillé aux femmes de se faire vacciner à l'âge de 11-12 ans. Cependant, le vaccin contre le VPH peut toujours être administré entre 9 et 26 ans. Pendant ce temps, les hommes devraient vacciner à l'âge de 11 ou 12 ans, ou jusqu'à l'âge de 21 ans.
- Il est recommandé que la vaccination contre le VPH soit effectuée avant qu'une femme ne devienne sexuellement active, mais elle sera toujours bénéfique pour les jeunes femmes qui sont déjà sexuellement actives.
- Le vaccin contre le VPH est généralement administré trois fois en six mois.

Étape 3. Discutez de vos antécédents sexuels
Avant d'avoir des relations sexuelles avec un nouveau partenaire, essayez d'avoir une discussion honnête et ouverte sur les antécédents sexuels de l'autre. A cette occasion, partagez les tests que vous avez passés récemment et le nombre de partenaires sexuels que vous avez eus depuis votre dernier bilan de santé.
- Prenez le temps de discuter de vos antécédents sexuels avant d'avoir des relations sexuelles avec un nouveau partenaire.
- N'ayez pas peur de poser des questions spécifiques telles que: « Avez-vous déjà ressenti des symptômes pouvant être liés au VPH, tels que des verrues génitales ? » et « Combien de partenaires sexuels avez-vous eu ? »
- Respectez la décision des autres de garder leurs informations personnelles privées. Cependant, comprenez également que vous n'avez aucune obligation d'avoir des relations sexuelles avec qui que ce soit. En d'autres termes, vous pouvez refuser d'avoir des rapports sexuels avec pénétration si vous n'avez pas reçu les informations nécessaires.
Des astuces
- La plupart des hommes et des femmes sexuellement actifs contracteront une infection au VPH à un moment de leur vie. Cependant, la plupart des formes d'infection disparaissent d'elles-mêmes avant que les symptômes ou les complications ne s'aggravent.
- La meilleure façon d'éviter le VPH est de pratiquer l'abstinence. En particulier, l'abstinence est le choix parfait pour ceux d'entre vous qui ne sont pas vraiment sûrs de s'engager activement dans une quelconque forme de rapports sexuels.
- En Amérique, environ 1% des adultes sexuellement actifs peuvent développer des verrues génitales à tout moment.
Avertissement
- Le VPH peut infecter des zones qui ne sont pas protégées par un préservatif.
- En fait, certaines populations ont un risque plus élevé de développer des cancers causés par le VPH, comme les hommes gais et bisexuels et les personnes dont le système immunitaire est affaibli (y compris les personnes vivant avec le VIH/sida).






