- Auteur Jason Gerald gerald@how-what-advice.com.
- Public 2024-01-19 22:12.
- Dernière modifié 2025-01-23 12:18.
Les experts disent que la vessie peut tomber de sa position normale dans le bassin si le plancher pelvien devient très faible ou parce qu'il y a trop de pression à cet endroit. Lorsque le plancher pelvien s'affaiblit, la vessie appuie contre la paroi vaginale, et cette condition est appelée vessie descendante (cystocèle). La recherche montre que jusqu'à 50 % des femmes ont une vessie tombante après la grossesse. C'est donc un problème assez courant. Si vous craignez d'avoir une vessie descendante, parlez-en à votre médecin car il existe une variété d'options de traitement disponibles.
Étape
Partie 1 sur 4: Reconnaître les symptômes de la vessie descendante

Étape 1. Sentez le renflement du tissu dans le vagin
Dans les cas graves, vous pouvez sentir votre vessie tomber dans votre vagin. En position assise, on a l'impression de s'asseoir sur une balle ou un œuf, mais la sensation disparaît en position debout ou allongée. C'est le symptôme le plus courant d'une cystocèle, et vous devriez consulter votre médecin généraliste ou votre gynécologue dès que possible.
Cette sensation est généralement considérée comme le signe d'une cystocèle sévère
Étape 2. Surveillez la douleur ou l'inconfort dans la région pelvienne
Si vous ressentez une douleur, une pression ou une gêne dans le bas-ventre, le bassin ou le vagin, consultez un médecin. Il existe un certain nombre de conditions qui provoquent ces symptômes, y compris une vessie tombante.
- Si la vessie s'affaisse, cette douleur, cette pression ou cet inconfort s'aggravera lorsque vous toussez, éternuez, travaillez dur ou exercez une pression sur les muscles du plancher pelvien. Si tel est le cas, parlez-en à votre médecin.
- Si votre vessie descend, vous pouvez également avoir l'impression que quelque chose sort de votre vagin.
Étape 3. Tenez compte des symptômes urinaires
Si vous avez tendance à uriner lorsque vous toussez, éternuez, riez ou travaillez dur, vous souffrez d'une maladie appelée « incontinence d'effort ». Les femmes qui ont accouché sont particulièrement sujettes à cette maladie, et une vessie tombante en est parfois la cause principale. Consultez un médecin pour résoudre le problème.
- Faites également attention aux changements dans la miction, tels que la difficulté à uriner, la vessie qui ne se vide pas complètement après avoir uriné (également connue sous le nom de rétention urinaire) et l'augmentation de la fréquence et de l'urgence d'uriner.
- Gardez également à l'esprit si vous avez des infections de la vessie fréquentes ou des infections des voies urinaires (IVU). La définition de « fréquemment » ici fait l'expérience de plus d'une infection urinaire dans les six mois. Les femmes atteintes de cystocèle auront généralement des infections de la vessie fréquentes. Alors, faites attention à la fréquence de votre UTI.

Étape 4. N'ignorez pas la douleur pendant les rapports sexuels
La douleur lors de la pénétration est appelée dyspareunie et est déclenchée par un certain nombre de conditions physiques, notamment une vessie tombante. Si vous souffrez de dyspareunie, consultez votre médecin généraliste ou votre gynécologue dès que possible.
Si vous ressentez des douleurs pendant les rapports sexuels et que vous venez d'accoucher par voie vaginale, la cause la plus probable est une vessie tombante. Ne tardez pas à consulter un médecin
Étape 5. Surveillez les maux de dos
Certaines femmes qui ont une cystocèle ressentent également de la douleur, de la pression ou de l'inconfort dans le bas du dos. Le mal de dos est un symptôme très courant qui peut signifier n'importe quoi, ou qui n'est pas grave du tout. Cependant, il est préférable de prendre rendez-vous avec votre médecin. Cela sera particulièrement important si vous présentez également d'autres symptômes.
Étape 6. Sachez que certaines femmes ne présentent aucun symptôme
Si votre cas est léger, vous ne ressentirez peut-être aucun des symptômes ci-dessus. Plusieurs nouveaux cas de cystocèle ont été découverts lors d'examens gynécologiques de routine.
- Cependant, si vous présentez ou ressentez l'un des symptômes ci-dessus, consultez immédiatement un médecin généraliste ou un gynécologue.
- Si vous ne présentez aucun symptôme, aucun traitement n'est généralement nécessaire.
Partie 2 sur 4: Comprendre les causes d'une vessie tombante

Étape 1. Reconnaître que la grossesse et l'accouchement sont les causes les plus courantes d'une vessie tombante
Pendant la grossesse et l'accouchement, les muscles pelviens et les tissus de soutien sont sollicités et étirés. Comme il y a des muscles qui maintiennent la vessie en place, une pression ou une faiblesse peut faire tomber la vessie dans le vagin.
Les femmes qui ont été enceintes, en particulier les accouchements vaginaux multiples, ont un risque plus élevé de développer une cystocèle. En fait, les femmes qui accouchent par césarienne sont également à risque

Étape 2. Considérez les effets de la ménopause
Les femmes ménopausées courent un risque élevé d'affaissement de la vessie en raison des niveaux réduits de l'hormone sexuelle féminine, l'œstrogène. L'œstrogène joue un rôle dans le maintien de la force, de la fermeté et de l'endurance des muscles vaginaux. Le manque de niveaux d'œstrogènes qui accompagne la transition ménopausique rend les muscles plus minces et inélastiques, et entraîne une faiblesse générale.
Sachez que cette baisse des taux d'œstrogènes se produit même si vous êtes ménopausée par des moyens artificiels, comme l'ablation chirurgicale de l'utérus (hystérectomie) et/ou des ovaires. Cette chirurgie endommage non seulement la région pelvienne, mais modifie également les niveaux d'œstrogènes. Par conséquent, même si vous êtes plus jeune que la plupart des femmes ménopausées et en bonne santé, vous courez toujours un risque de cystocèle

Étape 3. Reconnaître qu'un stress intense est également un facteur contributif
Une tension intense ou le fait de soulever des objets lourds peuvent parfois provoquer une chute de la vessie. Lors de la sollicitation des muscles du plancher pelvien, il existe un risque de déclenchement d'une cystocèle (surtout si les muscles de la paroi vaginale se sont affaiblis en raison de la ménopause ou de l'accouchement). Les types de tension qui peuvent provoquer une cystocèle sont:
- Soulever des objets très lourds (y compris des enfants)
- Toux chronique et intense
- Constipation et effort pendant les selles

Étape 4. Tenez compte de votre poids
Si vous êtes en surpoids ou obèse, votre risque de chute de la vessie augmente également. Le poids supplémentaire exerce une pression supplémentaire sur les muscles du plancher pelvien.
Le surpoids ou l'obésité peut être déterminé par l'indice de masse corporelle (IMC), qui est un indicateur de la graisse corporelle. La formule de l'IMC est le poids en kilogrammes (kg) divisé par la taille au carré en mètres (m). Un IMC de 25 à 29,9 est en surpoids, tandis qu'un IMC supérieur à 30 est considéré comme obèse
Partie 3 sur 4: Diagnostiquer la vessie descendante

Étape 1. Prenez rendez-vous avec le médecin
Si vous pensez avoir une vessie tombante, prenez rendez-vous avec votre médecin généraliste ou votre gynécologue.
Préparez autant d'informations que possible à partager avec votre médecin, y compris un historique médical complet et une description détaillée de vos symptômes

Étape 2. Effectuez un examen pelvien
Dans un premier temps, le médecin peut effectuer des examens gynécologiques de routine. Dans cet examen, une cystocèle est détectée en plaçant un spéculum (un instrument pour examiner l'intérieur du corps) contre la paroi postérieure (arrière) du vagin pendant que vous êtes allongé, les genoux pliés et les chevilles soutenues. Votre médecin vous demandera de forcer (par exemple lorsque vous poussez un bébé en travail ou d'aller à la selle) ou de tousser. Si vous avez une cystocèle, votre médecin verra ou sentira une masse molle faisant saillie dans la paroi antérieure (interne) de votre vagin lorsque vous poussez.
- Une vessie qui tombe dans le vagin est considérée comme un diagnostic positif de vessie descendante.
- Dans certains cas, en plus d'effectuer un examen pelvien standard, votre médecin devra peut-être vous examiner pendant que vous êtes debout. Ceci est utile pour évaluer la descente de la vessie à partir de différentes positions.
- Si le médecin remarque que la vessie tombe contre la paroi arrière du vagin, il effectuera également un examen rectal. Cet examen aidera le médecin à déterminer la force musculaire.
- Vous n'avez rien à préparer pour cet examen et le processus ne prend pas longtemps. Vous pouvez vous sentir un peu mal à l'aise pendant l'examen, mais pour de nombreuses femmes, il ne s'agit que d'un examen de routine, tout comme un test de Pap.
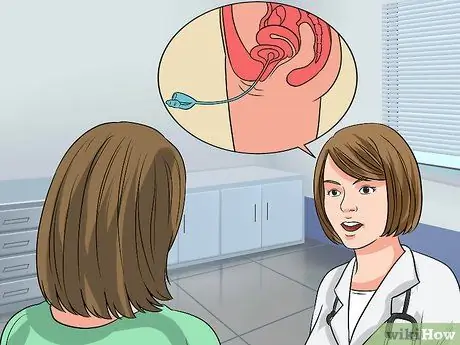
Étape 3. Faites un suivi si vous souffrez de saignements, d'incontinence ou de dysfonctionnement sexuel
Votre médecin vous proposera un test appelé test cystométrique ou urodynamique.
- Les études cystométriques mesurent à quel point votre vessie est pleine lorsque vous ressentez pour la première fois l'envie d'uriner, lorsque votre vessie est « pleine » et lorsque votre vessie est complètement pleine.
- Le médecin vous demandera d'uriner dans un récipient connecté à un ordinateur, qui prendra plusieurs mesures. Ensuite, vous devrez vous allonger sur une table d'examen et le médecin insérera un cathéter fin et flexible dans votre vessie.
- L'urodynamique est une série de tests. Ce test comprend une miction mesurée (ou débit urinaire), qui calcule combien de temps il vous faut pour commencer à uriner, combien de temps il faut pour uriner pour finir et combien d'urine vous urinez. Ce test comprend également la cystométrie comme mentionné ci-dessus. De plus, vous subirez également un test de décharge ou de phase de décharge.
- Dans la plupart des tests urodynamiques, le médecin placera un cathéter mince et flexible dans la vessie, qui y restera pendant la miction. Des capteurs spéciaux recueilleront des données qui seront interprétées par les médecins.
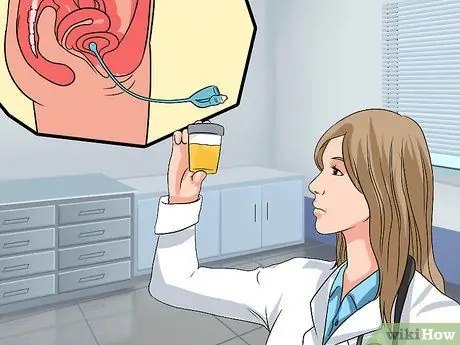
Étape 4. Parlez à votre médecin des tests supplémentaires
Dans certains cas, généralement lorsque le cas de cystocel est plus grave, le médecin peut suggérer des tests supplémentaires. Ces tests supplémentaires comprennent généralement:
- Analyse d'urine. Dans une analyse d'urine, votre urine sera testée pour des signes d'infection (comme une infection urinaire). Le médecin testera également la vessie pour voir si elle est complètement vide. L'astuce consiste à insérer un cathéter dans l'urètre pour drainer et mesurer la quantité d'urine restante après la miction, le résidu après la miction ou le résidu post-mictionnel (PVR). Un PVR de plus de 50 à 100 millilitres est un diagnostic de rétention urinaire, l'un des symptômes d'une vessie descendante.
- Échographie avec PVR. Le test à ultrasons envoie des ondes sonores qui rebondissent sur la vessie et retournent dans l'appareil à ultrasons et, ce faisant, produit une image de la vessie. Cette image montre également la quantité d'urine restant dans la vessie après la miction ou la miction.
- Cysto-urétrogramme mictionnel (VCUG). Dans ce test, le médecin prend des radiographies pendant la miction (miction) pour voir la vessie et évaluer les problèmes. Le VCUG affiche la forme de la vessie et analyse le débit urinaire pour déterminer les blocages possibles. Ce test peut également être utilisé pour diagnostiquer une incontinence urinaire d'effort éclipsée par une cystocèle. Ces deux diagnostics doivent être posés car le patient aura également besoin de procédures d'incontinence en plus de la réparation de la cystocèle (si une intervention chirurgicale est nécessaire).

Étape 5. Obtenez un diagnostic spécifique
Une fois que le médecin confirme que la vessie descend, vous devez demander un diagnostic plus détaillé. La cystocèle est divisée en plusieurs catégories en fonction de sa gravité. Le meilleur traitement dépend du type de cystocèle elle-même, ainsi que des symptômes qu'elle provoque. Les affections vésicales descendantes sont divisées selon les « grades » suivants:
- Le grade 1 est un cas bénin. Pour la cystocèle de grade 1, seule une partie de la vessie descend dans le vagin. Vous pouvez ressentir des symptômes bénins tels qu'un léger inconfort et l'énurésie nocturne, mais certaines femmes ne présentent aucun symptôme. Le traitement consiste à faire des exercices de Kegel, à se reposer et à éviter de soulever des objets lourds ou de forcer. Si vous êtes déjà ménopausée, un traitement de substitution aux œstrogènes peut être envisagé.
- Le grade 2 est un cas modéré. Dans la cystocèle de grade 2, toute la vessie descend dans le vagin. La chute peut être si importante qu'elle touche l'orifice vaginal. Les symptômes d'inconfort et d'incontinence évoluent de légers à modérés. Une intervention chirurgicale pour réparer une cystocèle peut être nécessaire, mais vous pouvez traiter les symptômes avec un pessaire vaginal (un petit dispositif en plastique ou en silicone qui est placé à l'intérieur du vagin pour maintenir la paroi vaginale là où elle devrait être).
- Le grade 3 est un cas grave. Dans le cas d'une cystocèle de grade 3, une partie de la vessie dépasse de l'orifice vaginal. Les symptômes tels que l'inconfort et l'incontinence urinaire deviennent graves. Une réparation chirurgicale de la cystocèle et/ou du pessaire comme dans le cas du stade 2 est également requise.
- Le stade 4 est un cas de cystocèle complète. Si vous avez une cystocèle de grade 4, toute la vessie entre et sort de l'orifice vaginal. Dans ce cas, vous pouvez rencontrer d'autres problèmes plus graves, tels qu'un utérus et un rectum descendants.
Partie 4 sur 4: Traiter une vessie descendante

Étape 1. Évaluez si vous avez besoin d'un traitement
La vessie descendante de grade 1 ne nécessite généralement pas de traitement médical car elle ne s'accompagne pas de douleur ou d'inconfort. Demandez si votre médecin vous recommande un traitement médical immédiatement ou si vous « voyez simplement les progrès » en premier. Si vos symptômes ne vous dérangent pas trop, votre médecin peut vous suggérer des traitements de base tels que des exercices de Kegel et une thérapie physique.
- Notez que votre médecin peut vous recommander d'arrêter certaines activités, telles que soulever des poids ou d'autres activités qui sollicitent vos muscles pelviens. Cependant, l'exercice régulier reste sain.
- Vous devez également savoir que l'effet des symptômes sur la qualité de vie est un facteur clé dans le choix du traitement. Par exemple, votre problème de vessie est grave, mais vous n'êtes pas dérangé par les symptômes. Dans ce cas, vous pouvez consulter des options de traitement moins intenses. D'un autre côté, il se peut que votre état soit léger, mais que vos symptômes causent des perturbations ou des problèmes importants. Parlez donc à votre médecin d'une approche plus agressive.

Étape 2. Faites des exercices de Kegel
Les exercices de Kegel sont effectués en resserrant les muscles du plancher pelvien (comme lorsque vous essayez d'arrêter l'écoulement de l'urine), en les tenant brièvement, puis en les relaxant. En faisant cet exercice régulièrement, qui ne nécessite aucun équipement particulier et peut être fait n'importe où (y compris en faisant la queue, assis à votre bureau ou en vous relaxant sur le canapé), vos muscles pelviens deviendront plus forts. Dans les cas bénins, les exercices de Kegel peuvent empêcher la vessie de descendre davantage. Voici comment faire les exercices de Kegel:
- Serrez les muscles de votre plancher pelvien, qui sont les muscles utilisés pour arrêter l'écoulement de l'urine lorsque vous urinez.
- Maintenez pendant cinq secondes, puis relâchez pendant cinq secondes.
- Essayez de tenir pendant dix secondes.
- L'objectif est de faire 3 à 4 séries de 10 répétitions chaque jour.

Étape 3. Utilisez un pessaire
Un pessaire est un petit dispositif en silicone qui est inséré dans le vagin pour maintenir la vessie (et d'autres organes pelviens) en place. Certains pessaires sont spécialement conçus pour une utilisation autonome, mais certains doivent être insérés par un médecin. Il existe différentes formes et tailles de pessaires, et un professionnel de la santé peut vous aider à choisir celui qui vous convient le mieux.
- Les pessaires peuvent parfois être inconfortables et certaines femmes ont du mal à les empêcher de tomber. Il peut également provoquer une ulcération vaginale (si la taille n'est pas correcte) et une infection (si elle n'est pas régulièrement enlevée et nettoyée une fois par mois). Vous aurez besoin d'une crème d'œstrogène topique pour éviter d'endommager les parois vaginales.
- Malgré ces inconvénients, les pessaires sont une alternative utile, surtout si vous souhaitez retarder ou n'êtes pas un bon candidat pour la chirurgie. Parlez-en à votre médecin et pesez le pour et le contre de votre cas.

Étape 4. Essayez la thérapie de remplacement des œstrogènes
Étant donné qu'une baisse des taux d'œstrogènes entraîne souvent un affaiblissement des muscles vaginaux, votre médecin peut recommander une thérapie aux œstrogènes. Les œstrogènes peuvent être administrés sous forme de pilules, de crèmes vaginales ou d'anneaux qui sont insérés dans le vagin dans le but de renforcer les muscles faibles du plancher pelvien. La crème n'est pas très absorbante, elle est donc plus forte sur la zone appliquée.
La thérapie aux œstrogènes comporte également des risques. Les femmes atteintes de certains types de cancer ne devraient pas prendre d'œstrogènes et vous devriez discuter des dangers et des avantages potentiels avec votre médecin. En général, les traitements topiques aux œstrogènes sont moins risqués que les traitements « systémiques » aux œstrogènes
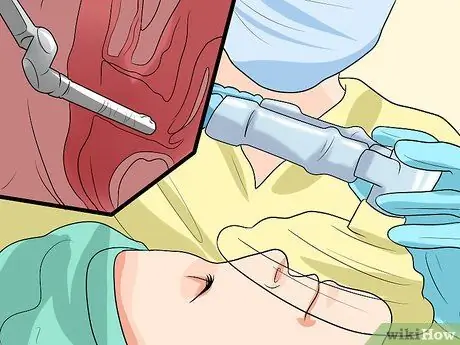
Étape 5. Exécutez l'opération
Si les autres traitements ne fonctionnent pas ou si la cystocèle est très sévère (grade 3 ou 4), votre médecin peut suggérer une intervention chirurgicale. Les options chirurgicales peuvent ne pas convenir à tout le monde. Par exemple, si vous envisagez d'avoir des enfants, il peut être judicieux de reporter la chirurgie jusqu'à ce que le membre de la famille souhaité soit terminé pour éviter que la vessie ne tombe à nouveau après l'accouchement. Les femmes plus âgées ont un risque plus élevé de chirurgie.
- L'intervention chirurgicale la plus courante pour une vessie descendante est une vaginoplastie. Le chirurgien soulèvera la vessie en place, puis resserrera et renforcera les muscles vaginaux pour s'assurer que tout est à sa place. Il existe d'autres interventions chirurgicales à envisager, et votre médecin vous suggérera la procédure qu'il pense être la meilleure pour votre situation.
- Avant la chirurgie, le chirurgien expliquera la procédure et tous les risques et avantages, ainsi que les complications possibles. Les complications potentielles comprennent les infections urinaires, l'incontinence, les saignements, les infections et, dans de rares cas, des lésions des voies urinaires nécessitant une réparation chirurgicale. De plus, il existe une possibilité d'irritation ou de douleur lors des rapports sexuels après la chirurgie car il y a des points de suture ou du tissu cicatriciel dans le corps.
- Vous aurez besoin d'une anesthésie locale, régionale ou totale, selon le cas. De nombreux patients peuvent rentrer chez eux un à trois jours après la chirurgie, et la plupart peuvent reprendre leurs activités normales dans les six semaines.
- Si l'utérus descend également, le médecin peut suggérer une hystérectomie pour l'enlever. Cette intervention peut être réalisée en même temps que la chirurgie. Si la cystocèle est également accompagnée d'incontinence urinaire d'effort, une procédure concomitante de suspension urétrale peut être nécessaire.






